Para comezar, paga a pena descubrir cales é a psoríase e cales son as causas desta enfermidade. A psoríase é unha enfermidade da pel non infecciosa crónica, que se caracteriza pola erupción de nódulos e manchas amarelas vermellas cunha superficie de pelado no corpo. Na maioría das veces, a psoríase está rexistrada en mozos de 18 a 45 anos, pero hai casos de psoríase en nenos e anciáns. A esencia da enfermidade é que, por razón descoñecida, as células da epiderme comezan a compartir aceleradamente, formando engrosamento da pel e un crecemento máis baixo destes lugares dos capilares.
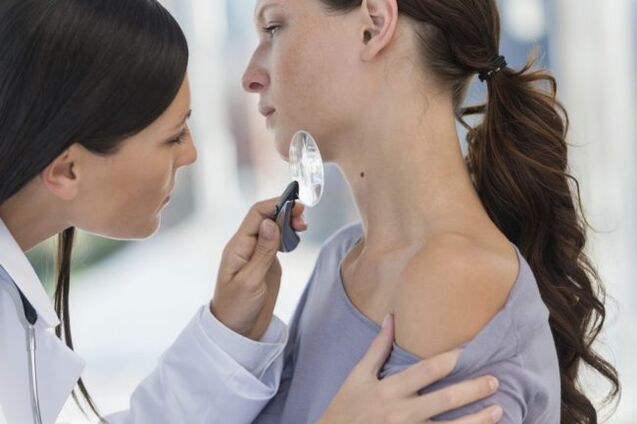
Esta enfermidade acompaña á humanidade non cen anos e posiblemente desde o momento da súa aparencia. Os investigadores atopan os restos de persoas antigas momificadas que estaban enfermas de psoríase. Na Idade Media, esta enfermidade a miúdo equivocouse coa lepra e só a mediados do século XIX. A psoríase definíase como unha enfermidade separada - desde este momento comezou o estudo científico da enfermidade. Sorprendentemente, a día de hoxe, os científicos non poden descubrir plenamente a causa da enfermidade. Nesta ocasión, presentáronse varias teorías:
- Herdanza. A causa da enfermidade é a avaría no sistema inmunitario, herdada. Así, se un dos pais está enfermo de psoríase, a probabilidade dunha enfermidade nun neno é de aproximadamente o 20%. Se os dous pais teñen unha enfermidade, a probabilidade de psoríase nun neno aumenta ata o 80%. Os científicos observan que non a enfermidade en si é herdada, senón só unha predisposición á súa aparición.
- Teoría viral. A xustificación de que o axente causante da psoríase pode ser un virus intentou atopar moitos científicos. Polo momento, non se atopou a confirmación desta teoría. Non obstante, outras enfermidades infecciosas: gripe, amigdalite, infeccións virais respiratorias agudas poden afectar o curso da enfermidade, provocando unha exacerbación ou converterse nun disparador para as primeiras manifestacións externas de psoríase.
- Teoría inmune. A versión máis xustificada e universalmente recoñecida da aparición de psoríase. A conclusión é que a causa da enfermidade é unha violación no vínculo celular de inmunidade. Cada vez son máis os científicos que se inclinan a que a enfermidade é autoinmune, é dicir, as defensas do corpo se volven contra si mesmas e comezan a rexeitar as células da pel, percibíndoas como alieníxenas.
- Teoría do intercambio. Para descubrir as causas da patoloxía, os científicos realizaron numerosos exames de pacientes con psoríase. Durante este proceso, descubriuse que todos eles teñen violacións no metabolismo. En particular, baixa temperatura corporal; aumento do colesterol no sangue; Saldo interrompido de vitaminas. Todo isto leva á conclusión de que os trastornos no proceso de intercambio xogan un papel importante na aparición da enfermidade.
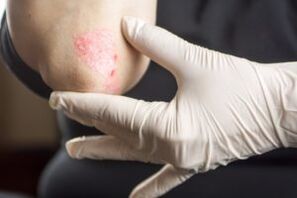
Factores que provocan o desenvolvemento da psoríase
O feito de que haxa algúns desencadeantes que causan a enfermidade ou a exacerbación provocadora son coñecidos tanto polos propios pacientes como polos médicos. Tales razóns inclúen:
- O estrés, o desbordado nervioso, o trauma psicolóxico;
- Violacións hormonais;
- Tomar certos medicamentos: antibióticos, vitaminas B, anti -inflamatorios;
- Lesións mecánicas da pel: cortes, queimaduras, arañazos profundos;
- Enfermidades infecciosas: amigdalite, otitis media, sinusite, así como infeccións causadas por Streptococcus - Febre Escarlata, Erysipelas, etc.;
- Beber alcol, incumprimento do réxime, desnutrición, fumar;
- Un forte cambio no clima, a estadía a longo prazo ao sol.
Síntomas de psoríase
Como recoñecer os signos dunha enfermidade insidiosa e evitar que se estenda? O curso da psoríase é cíclico: os períodos de exacerbacións substitúense por períodos de remisión. A enfermidade ten varias formas, cada unha delas ten as súas propias características distintivas, pero hai síntomas xerais, cuxa totalidade indica claramente a presenza de psoríase no paciente. Esta é a tan chamada tríade psoriatica:
- O fenómeno da caída de estearina. Se esparces a superficie dunha placa psoriática cunha uña, separaranse escalas de pel queratinizadas, similares ás pingas de estrelas conxeladas.
- Baixo a capa separada de partículas queratinizadas, atópase unha película fina brillante vermella.
- "Bloody Dew". Se raspas esta película cunha uña, actuarán pequenas gotas de sangue. O certo é que baixo ela hai capilares con paredes finas e múltiples hemorragias de punto xorden do máis mínimo efecto físico.
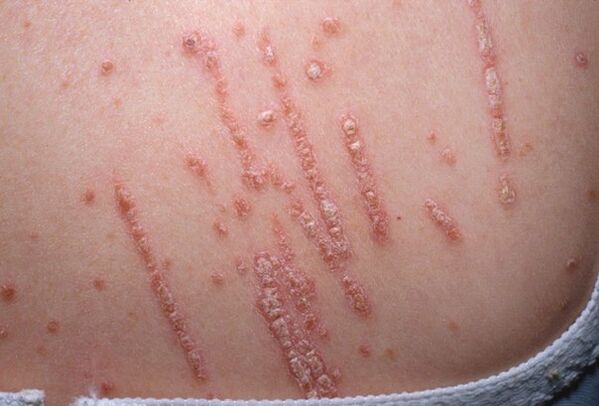
Todos estes síntomas van acompañados de picazón na zona afectada. Na maioría das veces, as primeiras placas psoriáticas aparecen en lugares como xeonllos, cóbados, rexión inguinal, coiro cabeludo, axilas. En primeiro lugar, as erupcións cutáneas son solteiras, pero a medida que a enfermidade se desenvolve, o seu número aumenta e as placas poden fusionarse entre si, afectando a superficie crecente do corpo. Tamén se produce a síndrome de Kebner: a aparición de novas erupcións en lugares de irritación da pel.
Psoríase vulgar ou ordinaria
Unha das formas máis comúns da enfermidade é o 80% dos pacientes con psoríase é diagnosticado precisamente por psoríase vulgaris. A característica máis característica é a aparencia no corpo de pápulas avermelladas: nódulos que teñen unha forma redondeada, límites claramente definidos e levantados lixeiramente por encima da pel. As manchas están cubertas cun ataque grisáceo das escalas separadas. As erupcións poden afectar tanto ás partes individuais do corpo como a estenderse por toda a pel, localizadas principalmente nos pregamentos da pel, articulacións das articulacións, lugares de contacto frecuente e fricción da pel na roupa.
Psoríase do coiro cabeludo
Nesta forma da enfermidade, principalmente parte da cabeza, cuberta de cabelo, pero con outro curso da enfermidade, as placas poden estenderse na cara, nas orellas e na zona do pescozo. Dado que é bastante difícil ver o que está a suceder na cabeza de forma independente, a miúdo na fase inicial da psoríase do pelo, confunden coa caspa común e non dan moita importancia aos síntomas. Cales son os signos de ti para alertar:
- Caczoiro seco;
- Picazón severa;
- Dor e queimadura na zona afectada;
- A aparición de pelado similar á caspa;
- Perda de cabelo.
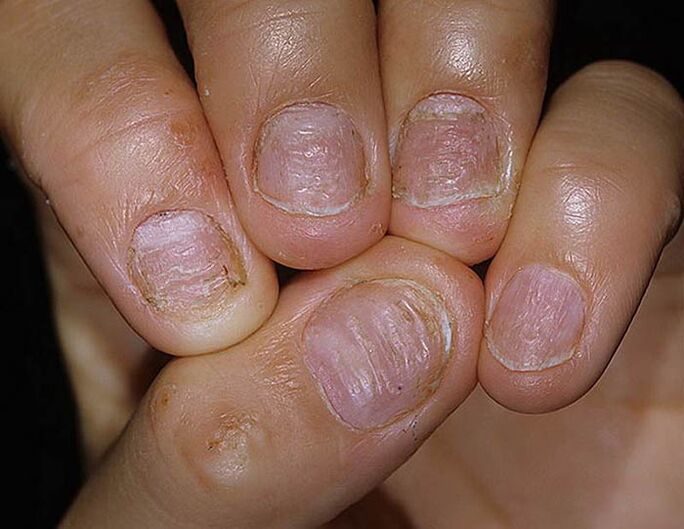
Psoríase das uñas
A onichestrofia psoriática ou a psoríase das uñas pode manifestarse como unha enfermidade independente e é unha complicación da psoríase común. Os signos externos da enfermidade son moi similares a unha infección fúngica. A placa de uñas engrosa, a súa cor cambia: pode variar de amarelenta a gris. Os ollos espidos son restos visibles de hemorragias submerosas: manchas de vermello ou vermello. Hai unha síndrome de mancha de aceite: un punto amarelento baixo a placa de uñas. A uña en si está aplanada, vólvese áspero ata o tacto, no centro hai rastros presionados. Tamén aparecen pequenos buracos, como por inxeccións cunha agulla, a superficie comeza a asemellarse a un dedo. Baixo o leito das uñas, comeza o proceso de acumulación de células mortas, no futuro isto pode levar ao desprendemento da uña e á súa perda. Tanto as uñas nos dedos das dúas mans como só algunhas poden verse afectadas.

Psoríase Pustulenia
Diferencia o habitual en que a lesión se caracteriza pola aparencia de vermelhidão e pústulas: burbullas con contidos purulentos. Co desenvolvemento da enfermidade, as burbullas comezan a pelar, expoñendo a superficie da erosión. A psoríase pustular ten un curso máis grave, pode ser complicado pola conexión dunha infección secundaria, intoxicación do corpo ata a morte.
Psoríase xenital
Unha forma bastante rara de enfermidade. Caracterízase pola aparición de pequenas placas en forma de gota de ata 1 centímetro de diámetro. Lugares favoritos: extremidades e corpo. A aparición de erupcións cutáneas vai acompañada de picazón grave, a miúdo isto é precedido da infección estreptocócica transferida.
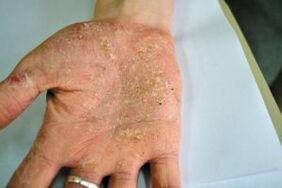
Psoríase sostida por Ladomary
Diagnostícase nun 15% de todos os pacientes con psoríase. Esta forma caracterízase pola aparición de pápulas nas palmas e as plantas dos pés. Nas zonas afectadas hai picazón e calor graves, a miúdo a pel racha e sangra. Os pacientes experimentan fortes dificultades ao camiñar, a incapacidade de realizar calquera acción coas mans. O tipo pustular de psoríase palmar caracterízase pola aparición de vermelhidão e burbullas con contidos líquidos na pel.
Exudación Psoríase
Este tipo de enfermidade caracterízase pola formación de placas que choran con bordos irregulares, cubertos con numerosas capas dunha codia de gran gris. Tales codias fórmanse a partir da impregnación de partículas queratinizadas por exudado, ao intentar eliminalas, a placa adquire unha cor avermellada, pode comezar a sangrar. Esta forma atópase a miúdo en pacientes, na historia da que hai problemas no traballo do sistema endocrino, trastornos metabólicos, diabetes mellitus.
Artrite psoriática
Caracterízase por un conxunto de síntomas de psoríase e artrite. Os pacientes experimentan dor nas articulacións, limitadas na súa mobilidade, os dedos inchan con forza, a pel que os rodea adquire un ton azulado. Ademais, a enfermidade pode afectar a columna vertebral e o sacro. Ademais das articulacións, os tendóns e a cartilaxe articular tamén sofren.
Diagnóstico de psoríase
Como no tratamento de calquera outra enfermidade, o principal é descubrir o inimigo por persoa e comezar un tratamento integral canto antes. O primeiro que hai que facer se sospeitas que a presenza de psoríase é contactar cun dermatólogo. O médico realizará un exame visual, fará un raspado da zona afectada e prescribe as probas:
- Proba xeral de sangue;
- Análise xeral de orina;
- Análise de Calais para os ovos Golist.
- Proba de sangue
- Análise de urina
- Análise de Calais
Ás veces, estas medidas poden non ser suficientes para un diagnóstico preciso, xa que os síntomas da psoríase pódense expresar lubricados. Neste caso, para distinguir a psoríase doutras enfermidades da pel similares, prescríbese unha biopsia: separando unha peza de tecido e un exame histolóxico posterior no laboratorio. Ademais, o médico recolle información sobre as manifestacións clínicas, as queixas do paciente, así como a imaxe da súa vida, a presenza de malos hábitos e predisposición hereditaria á enfermidade.
Tratamento da psoríase
Por desgraza, é imposible desfacerse completamente da psoríase. Non obstante, isto non significa que simplemente non poida prestar atención á presenza deste diagnóstico. Con suxeición a todas as recomendacións prescritas polo médico asistente, podes conseguir unha remisión longa persistente e vivir durante anos, sen recordar que estás enfermo de psoríase. Non hai metodoloxía de tratamento universal, xa que depende de factores como:
- Idade do paciente;
- Tipo de psoríase;
- O tamaño das zonas afectadas e o lugar da súa situación;
- A gravidade da enfermidade.
Por regra xeral, o tratamento da psoríase é un conxunto de medidas dirixidas a eliminar e mitigar os síntomas da enfermidade, mantendo a forza do corpo, eliminando a causa que provocou a exacerbación da enfermidade.
Terapia farmacéutica
O resto da enfermidade terá que loitar contra a enfermidade, polo tanto, para os pacientes con diagnóstico de psoríase, desenvolveuse a seguinte técnica de tratamento: en primeiro lugar, prescríbense os medicamentos aforrando co menor número de efectos secundarios. Se a terapia non ten o efecto adecuado, as drogas son substituídas por máis potentes. Pero incluso un curso ben escollido de medicamentos terá que cambiar de cando en vez. Isto é necesario para que o corpo non estea afeito a un certo medicamento e o efecto da súa acción non chega a nada. O tratamento inclúe tomar medicamentos e pomadas locais. Prescríbense os seguintes medicamentos:
- Antihistamínicos: aliviar a coceira, facer posible durmir tranquilamente pola noite;
- Os retinoides - derivados da vitamina A - teñen un efecto favorable na condición da pel;
- Enterosorbentes: o seu obxectivo é limpar o corpo de toxinas;
- Hepatoprotectores: teñen un efecto protector e restaurador para as células do fígado;
- Enzimas alberga o tracto gastrointestinal para a carga;
- Drogas non esteroides: aliviar a inflamación e a dor;
- Os antibióticos - son necesarios nos casos en que o curso da enfermidade é complicado pola conexión da infección;
- Citostática: reducir o aumento da división celular aumentada patolóxica;
- Inmunosupresores;
- Produtos biolóxicos.

Na fase inicial da psoríase, os síntomas desagradables poden eliminar diversas pomadas e cremas, que tamén son un compoñente obrigatorio dun complexo de medidas no tratamento de casos avanzados da enfermidade. Estes fondos pódense dividir en dous grandes grupos: que contén non -hormonal e hormonal.
Fisioterapia
- Hai unhas décadas hai unhas décadas, demostrouse o efecto positivo dos raios UV na pel afectada pola psoríase. Hoxe, este método úsase con éxito no tratamento da enfermidade. O A radiación realízase mediante instalacións especiais e tanto todo o corpo como só se poden expoñer áreas individuais.
- Os pacientes con diagnóstico de psoríase adoitan comezar a sufrir trastornos depresivos asociados a experiencias sobre a enfermidade. Neste caso, o electrón pode axudar. O procedemento ten un efecto sedante, o paciente relaxa, o seu estado psicolóxico estabilízase. Todo isto afecta favorablemente o curso da enfermidade.
- A magneoterapia axuda a mellorar a circulación sanguínea, reducir a coceira, normalizar o metabolismo.
- O procedemento de crioterapia ou tratamento en frío tamén demostrou a súa eficacia no tratamento da psoríase. As áreas afectadas están expostas ao vapor de nitróxeno líquido, como resultado, a picazón diminúe, lanzanse procesos metabólicos activos nas células da pel.
- O tratamento do resort-sanatorio pode ter un efecto moi beneficioso e promover o paciente que entra na etapa de remisión.
Se diagnosticaches a psoríase, intente non caer na desesperación. A medicina non permanece parada e cada ano aparecen cada vez máis medicamentos avanzados que che permiten desfacerse dos síntomas da enfermidade durante moito tempo. Siga todas as recomendacións do médico, lidera un estilo de vida saudable e, na medida do posible, evite factores que poidan provocar unha exacerbación.

























